 Ухудшающаяся экологическая ситуация, нерациональное питание, излишняя лекарственная терапия, бесконтрольное использование антибиотиков, стрессовые нагрузки, малоподвижный образ жизни, изменения в климате. Все это повышает подверженность организма человека воздействию аллергенов − даже тех, которые существовали всегда.
Ухудшающаяся экологическая ситуация, нерациональное питание, излишняя лекарственная терапия, бесконтрольное использование антибиотиков, стрессовые нагрузки, малоподвижный образ жизни, изменения в климате. Все это повышает подверженность организма человека воздействию аллергенов − даже тех, которые существовали всегда.
У людей, обладающих наследственной склонностью к повышенной чувствительности, при контакте с определенными аллергенами со временем в организме накапливаются специфические, то есть реагирующие только с этим аллергеном, иммунные клетки и особые белки реагины, которые соединяются со специальными клетками (тучными клетками) органов. Когда накапливается достаточно много «вооруженных реагинами» тучных клеток, наступает состояние сенсибилизации, аллергия.
Вещество, послужившее причиной аллергии, называют «аллерген».
В зависимости от происхождения, аллергены подразделяют на группы:
• пыльцевые (пыльца деревьев, злаков и сорных трав);
• пищевые (любой пищевой продукт);
• эпидермальные (шерсть, волосы, кожа, перо, перхоть, ногти, слюна и прочие компоненты животных или человека);
• бытовые (домашняя пыль, клещи домашней пыли);
• лекарственные (любое лекарственное вещество или его метаболит, то есть то, чем лекарство становится, взаимодействуя с организмом);
• бактериальные;
• грибковые;
• другие.
Проявления аллергии зависят от того, в каком органе развивается аллергическое воспаление.
Для каждой аллергической болезни характерны свои симптомы.
Бронхиальная астма — это одышка, кашель, приступы нарушения дыхания, при которых преимущественно затруднён выдох.
Аллергический ринит — проявляется чиханием, зудом носа, выделением из носа большого количества слизи, заложенностью носа, покраснением и припухлостью носа.
Аллергический конъюнктивит — характерен покраснением и припухлостью глаз, слезотечением, зудом век, ощущением «песка в глазах».
Крапивница характеризуется сыпью, напоминающей ожог крапивой.
Отёк Квинке проявляется припухлостью кожи или слизистой оболочки любой локализации.
Атопический дерматит — зудящие высыпания, которые отличаются полиморфизмом (то есть могут выглядеть по-разному), но не похожи на ожог крапивой.
Контактный аллергический дерматит — высыпания в месте контакта с аллергеном. Такая форма аллергии чаще всего проявляется при аллергии на металлы.
Анафилактический шок — помрачение или потеря сознания, падение артериального давления, прекращение дыхания, непроизвольное мочеиспускание и некоторые другие признаки.
Диагностика аллергии
Диагностика аллергии начинается с расспроса пациента о вызывающих беспокойство проявлениях болезни. Затем врач расспрашивает об истории заболевания.
Проанализировав сведения, полученные из рассказа пациента или его близких, врач внимательно осматривает человека, выслушивает его дыхание и сердцебиение и т.д. (у многих заболеваний легких).
Приняв во внимание полученные сведения об истории заболевания и результаты осмотра, доктор ставит предварительный диагноз. Если необходимо получить дополнительные данные (выявить причинный и перекрестно-реагирующие аллергены, определить особенности изменения дыхания и так далее), назначается дополнительное обследование.
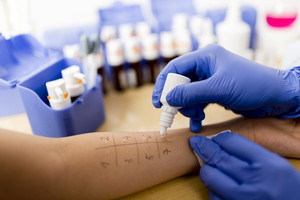 • кожные пробы — нанесение на кожу малых количеств растворов различных аллергенов в известных концентрациях. Существует пять методов проведения таких проб. Результаты большинства из них можно оценивать уже через 20 минут. Проба считается положительной, если в месте нанесения аллергена возникает покраснение или припухлость;
• кожные пробы — нанесение на кожу малых количеств растворов различных аллергенов в известных концентрациях. Существует пять методов проведения таких проб. Результаты большинства из них можно оценивать уже через 20 минут. Проба считается положительной, если в месте нанесения аллергена возникает покраснение или припухлость;
• анализ крови для определения уровня антител к аллергенам. Чаще всего в крови ищут иммуноглобулины, отвечающие за развитие аллергии — реагины. Это антитела IgE, реже IgG4. Степень достоверности методов обнаружения этих иммуноглобулинов различна. Такие анализы, как правило, стоят недешево, так что, прежде чем сдавать кровь, убедитесь в их необходимости, посоветовавшись с врачом;
• провокационные пробы. Смысл их заключается в воспроизведении симптомов аллергической реакции через контакт с аллергеном. Если в ответ на введение раствора предполагаемого аллергена развивается аллергическая реакция, аллерген считается причиннозначимым. Варианты провокационных проб — ингаляционная (аллерген приходится вдыхать), назальная (аллерген закапывают в нос), подъязычная (аллерген капают на кусок сахара и помещают под язык) и некоторые другие. Эти пробы назначают редко и проводят только в специально оснащенных аллергологических кабинетах или в аллергологических стационарах;
• клинический (общий) анализ крови является ориентировочным. Увеличение процентного содержания эозинофилов до 6-13% и увеличение общего количества лимфоцитов по сравнению с возрастной нормой косвенным образом указывают на то, что аллергия может являться одной из возможных причин имеющегося заболевания;
• цитология назального секрета — анализ мазка из носа. Преобладание среди клеток слизистой носа нейтрофилов, как правило, свидетельствует об инфекционном воспалении. Если более 15% клеток в мазке — эозинофилы, можно считать, что насморк аллергический;
• исследование функции внешнего дыхания проводится при подозрении на наличие у пациента бронхиальной астмы. Нарушение проведения воздуха по мелким бронхам, которое полностью или частично проходит после вдыхания бронхорасширяющего лекарства (проба с вентолином или сальбутамолом) при наличии симптомов заболевания, свидетельствуют в пользу астмы.
Лечение аллергии
Основных принципа лечения аллергии три:
1. прекращение контакта с аллергеном;
2. устранение симптомов заболевания (медикаментозное лечение, которое подбирает врач аллерголог-иммунолог);
3. уменьшение чувствительности организма к аллергенам за счёт понижения выработки им антител, отвечающих за развитие аллергии (реагинов) (специфическая иммунотерапия, СИТ).
Специфическая иммунотерапия (СИТ)
Специфическая иммунотерапия, или гипосенсибилизация, — это метод лечения аллергии посредством многократного введения причинного аллергена в малых дозах. Другое название этого метода —аллерговакцинация.
Состав вакцины определяется врачом и зависит от того, на что у вас аллергия. Если причиной аллергии является несколько веществ, выбираются для лечения те аллергены, которые наиболее важны в развитии болезни.
Специфическая иммунотерапия — это длительный процесс, занимающий в среднем 3 года. Такое лечение проводится только в специализированных аллергологических кабинетах.

